Update: Interim Guidance for Health Care Providers Caring for Women of Reproductive Age with Possible Zika Virus Exposure — United States, 2016
Weekly / April 1, 2016 / 65(12);315–322
On March 25, 2016, this report was posted online as an MMWR Early Release.
Please note: An update has been published for this report. To view the update, please click here.
Emily E. Petersen, MD1; Kara N.D. Polen, MPH2; Dana Meaney-Delman, MD3; Sascha R. Ellington, MSPH1; Titilope Oduyebo, MD1,4; Amanda Cohn, MD5; Alexandra M. Oster, MD6; Kate Russell, MD4,7; Jennifer F. Kawwass, MD1,8; Mateusz P. Karwowski, MD4,9; Ann M. Powers, PhD10; Jeanne Bertolli, PhD6; John T. Brooks, MD6; Dmitry Kissin, MD1; Julie Villanueva, PhD11; Jorge Muñoz-Jordan, PhD10; Matthew Kuehnert, MD12; Christine K. Olson, MD1; Margaret A. Honein, PhD2; Maria Rivera, MPH1; Denise J. Jamieson, MD1; Sonja A. Rasmussen, MD13 (View author affiliations)
View suggested citationAltmetric:
CDC has updated its interim guidance for U.S. health care providers caring for women of reproductive age with possible Zika virus exposure (1) to include recommendations on counseling women and men with possible Zika virus exposure who are interested in conceiving. This guidance is based on limited available data on persistence of Zika virus RNA in blood and semen (2–5). Women who have Zika virus disease* should wait at least 8 weeks after symptom onset to attempt conception, and men with Zika virus disease should wait at least 6 months after symptom onset to attempt conception. Women and men with possible exposure to Zika virus but without clinical illness consistent with Zika virus disease should wait at least 8 weeks after exposure to attempt conception. Possible exposure to Zika virus is defined as travel to or residence in an area of active Zika virus transmission (http://www.cdc.gov/zika/geo/active-countries.html), or sex (vaginal intercourse, anal intercourse, or fellatio) without a condom with a man who traveled to or resided in an area of active transmission. Women and men who reside in areas of active Zika virus transmission should talk with their health care provider about attempting conception. This guidance also provides updated recommendations on testing of pregnant women with possible Zika virus exposure. These recommendations will be updated when additional data become available.
The current Zika virus outbreak was identified in Brazil in May 2015, and knowledge about Zika virus infection, its potential adverse effects on pregnancy, and transmission is rapidly evolving. As of March 23, 2016, there were 39 countries and U.S. territories reporting active Zika virus transmission (6). Updates on areas with active Zika virus transmission are available online at http://wwwnc.cdc.gov/travel/notices.
Zika virus is primarily transmitted through the bite of infected Aedes species mosquitoes. However, Zika virus can also be sexually transmitted from a man infected with the virus to his sexual partners (3,5,7–10). Based on data from a previous outbreak, most persons infected with Zika virus are asymptomatic (11). Signs and symptoms, when present, are typically mild, with the most common being acute onset of fever, macular or papular rash, arthralgia, and conjunctivitis (11).
Increasing epidemiologic, clinical, laboratory, and pathologic evidence supports a link between Zika virus infection during pregnancy and adverse pregnancy and birth outcomes, including pregnancy loss, microcephaly, and brain and eye abnormalities (12–16). A critical knowledge gap for health care providers counseling women is the level of risk for adverse pregnancy and birth outcomes associated with Zika virus infection. That risk is currently unknown, but two recent studies might be informative. A retrospective analysis of the 2013–2014 Zika virus outbreak in French Polynesia identified eight fetuses and infants with microcephaly; using mathematical modeling, it was estimated that microcephaly affected approximately 1% of fetuses or infants born to women infected with Zika virus during the first trimester of pregnancy (17). In a recent study from Brazil, among 42 women with laboratory-confirmed Zika virus infection at any time during pregnancy who underwent prenatal ultrasonographic studies, 12 (29%) had abnormal findings; these included microcephaly, intracranial calcifications, other brain abnormalities, abnormal cerebral artery flow, intrauterine growth restriction, and fetal death (16). Further studies are underway to better estimate this risk but it is important to recognize that microcephaly caused by viral destruction of brain tissue is likely to be part of a spectrum of neurological damage; the percentages in both studies may substantially underestimate the proportion of infants affected.
The risk for adverse pregnancy outcomes associated with maternal Zika virus infection around the time of conception is currently unknown. However, early reports suggest there might be adverse outcomes associated with Zika virus infection in early pregnancy: two women with Zika virus disease at <7 weeks’ gestation both had pregnancy losses, with Zika virus RNA detected in products of conception, and another woman with clinical illness consistent with Zika virus disease at 7–8 weeks’ gestation delivered a full-term infant with severe microcephaly (15). Other viral infections (e.g., cytomegalovirus, rubella, and parvovirus) that have occurred around the time of conception have been associated with congenital infection and associated adverse pregnancy and birth outcomes (18–22); however, in these cases the exact timing of infection relative to timing of conception was often unknown.
Because currently available data are limited, providing preconception counseling following possible Zika virus exposure is challenging. Decisions about pregnancy timing are personal and complex, and discussions with patients should be individualized. CDC and state health departments have received numerous inquiries from health care providers requesting information on how best to counsel patients regarding timing of pregnancy following possible Zika virus exposure and diagnosis of Zika virus disease. CDC has developed updated interim guidance to address these concerns. This guidance is based on expert opinion, the limited available data on Zika virus, and knowledge about risks for other viral infections in the periconceptional period. CDC continues to evaluate all available evidence and to update recommendations as new information becomes available.
Preconception Counseling Recommendations For Women With Possible Exposure to Zika Virus Who Do Not Reside In an Area With Active Zika Virus Transmission
There is no evidence that Zika virus will cause congenital infection in pregnancies conceived after the resolution of maternal Zika viremia. Data on the incubation period for Zika virus disease and the duration of Zika viremia are limited. Evidence from case reports and experience from related flavivirus infections indicate that the incubation period for Zika virus disease is likely 3–14 days (7,23,24). After symptom onset, the duration of Zika viremia may range from a few days to 1 week (24–26); the longest duration of viremia in the published literature was 11 days (4).
Health care providers should provide preconception counseling to women with possible Zika virus exposure. Discussions should include information about the signs and symptoms of Zika virus disease and the potential adverse outcomes associated with Zika virus infection in pregnancy. Women with Zika virus disease should wait until at least 8 weeks after symptom onset before attempting conception. No data are available regarding the risk for congenital infection among pregnant women with asymptomatic infection. Based on the estimated upper limit of the incubation period for Zika virus disease (14 days) and approximate tripling of the longest published period of viremia after symptom onset (11 days), and given the limited data on duration of Zika viremia and the potential for individual immune system variability, asymptomatic women with possible Zika virus exposure should be advised to wait at least 8 weeks after the last date of exposure before attempting conception. Health care providers should provide information on available strategies to prevent unintended pregnancy, including use of the most effective contraceptive methods that can be used correctly and consistently (27). In addition, patients should be counseled that correct and consistent use of condoms reduces the risk for sexually transmitted infections.
Preconception Counseling Recommendations For Men With Possible Exposure to Zika Virus Who Do Not Reside In an Area With Active Zika Virus Transmission
Sexual transmission of Zika virus can occur, although data about the risk are limited. CDC has reported six laboratory-confirmed cases of sexually transmitted Zika virus disease (9,28). To date, all reported cases have involved sexual transmission from a man with symptoms, and have occurred within 3 weeks of symptom onset (7,9,10). Infectious Zika virus has been isolated from the semen of two men (one with hematospermia) at least 2 weeks after symptom onset (5) and possibly up to 10 weeks after symptom onset (3). A third report documented Zika virus RNA in semen 62 days after symptom onset (2). The duration and pattern of Zika virus persistence in semen is not known; further testing was not performed to document when replicative Zika virus or Zika virus RNA were no longer present in the men’s semen.
Based on these data, men and their female partners should wait to attempt conception until the risk for sexual transmission is believed to be minimal. Men who have had a diagnosis of Zika virus disease should wait at least 6 months after symptom onset before attempting conception. This interval was recommended based on limited information regarding persistence of Zika virus in semen, and it allows for three times the longest period that Zika virus RNA has been detected in semen after symptom onset.
It is not known whether men with asymptomatic Zika virus infection can transmit the virus sexually. There have been no reported cases of sexual transmission from asymptomatic men. Although it has not been documented, it is biologically plausible that men who have been infected with Zika virus but display no symptoms of Zika virus disease might shed Zika virus in the semen. In the absence of data and to be consistent with other recommendations, men who have possible Zika virus exposure without clinical illness consistent with Zika virus disease should wait at least 8 weeks after possible exposure before attempting conception. If symptoms do not develop, the couple could consider attempting conception or waiting longer. Given the limited data, health care providers should discuss with couples the many factors that might influence a decision about attempting conception, such as level of risk for Zika virus exposure and reproductive life plans.
Preconception Counseling Recommendations For Women and Their Partners Residing In Areas With Active Zika Virus Transmission
Health care providers caring for women and men residing in areas with active Zika virus transmission who have Zika virus disease should recommend they wait until the risk for viremia or viral shedding in semen is believed to be minimal to avoid potential adverse outcomes that have been linked with Zika virus infection in pregnancy. Women with Zika virus disease should wait at least 8 weeks from symptom onset before attempting conception; men with Zika virus disease should wait at least 6 months from symptom onset before attempting conception.
Women and men who reside in an area with active Zika virus transmission, but who do not have clinical illness consistent with Zika virus disease and who desire pregnancy should talk with their health care providers. Particularly in the context of Zika virus transmission, it is important for women and their partners to plan their pregnancies. As part of that planning process, women and their partners should discuss the risks for active Zika virus transmission with their health care providers, and providers should discuss their patients’ reproductive life plans in the context of potential Zika virus exposure (Box). An assessment of the risk for Zika virus exposure includes evaluating the presence of mosquitoes in and around the home, protective measures practiced, and levels of active Zika virus transmission. Taking protective measures to avoid mosquito bites has been demonstrated to reduce the risk for mosquito-borne diseases (29,30); however, it might not be possible to eliminate the risk for Zika virus exposure during pregnancy. The expected duration of a Zika virus outbreak in any particular location is unknown. Health care providers should discuss factors that might influence timing of pregnancy, including fertility, age, reproductive history, medical history, and personal values and preferences. The decision about timing of pregnancy should be made by the woman or couple in consultation with a health care provider.
As part of counseling with health care providers, some women and their partners residing in areas of active Zika virus transmission might decide to delay pregnancy. Health care providers should discuss strategies to prevent unintended pregnancy, including use of the most effective contraceptive methods (27). In addition, patients should be counseled that correct and consistent use of condoms reduces the risk for sexually transmitted infections.
Recommendations For Testing of Persons Attempting Conception
Testing of serum for evidence of Zika virus infection should be performed in persons with possible exposure to Zika virus who have one or more of the following signs or symptoms within 2 weeks of possible exposure: acute onset of fever, rash, arthralgia, or conjunctivitis (31). Routine testing is not currently recommended for women or men who are attempting conception who have possible exposure to Zika virus but no clinical illness. The performance of the test in asymptomatic persons is unknown, and results might be difficult to interpret. It is not known whether a positive serologic test result in an asymptomatic man would indicate possible presence of Zika virus in semen, or if a negative serologic test result would preclude the presence of the virus in semen.
Reverse transcription-polymerase chain reaction (RT-PCR) testing of semen has not yet been validated. Intermittent shedding of other viruses in semen is recognized (32,33); however, the pattern of Zika virus shedding in semen is unknown. Further, the detection of Zika virus RNA in semen does not necessarily indicate the presence of infectious virus in semen. Because of these concerns, a positive or negative semen test result might not provide sufficient data to guide recommendations regarding attempting conception. Thus, testing of semen is not currently recommended. Studies are underway to better understand the performance of these tests, the persistence of Zika virus in semen, and how best to interpret the results.
Special Considerations For Women Undergoing Fertility Treatment
No instances of Zika virus transmission during fertility treatment have been documented, but transmission through donated gametes or embryos is theoretically possible, given that Zika virus can be present in semen, and sexual transmission has occurred (2,7–9). Zika virus is not likely to be destroyed in the cryopreservation process. Fertility treatment for sexually intimate couples using their own gametes and embryos should follow the timing recommendations for persons attempting conception, although recommendations might need to be adjusted depending on individual circumstances. The Food and Drug Administration (FDA) has developed guidance for donated tissues in the context of a Zika virus outbreak, including donated sperm, oocytes, and embryos (34); the guidance states that living donors will be deemed ineligible for anonymous donation if they have any of the following risk factors: medical diagnosis of Zika virus infection in the past 6 months; residence in or travel to an area with active Zika virus transmission within the past 6 months; or within the past 6 months had sex with a male partner who, during the 6 months before this sexual contact, received a diagnosis of or experienced an illness consistent with Zika virus disease, or had traveled to an area of active Zika virus transmission. FDA guidance applies to anonymous donors, but does not apply to sexually intimate couples. In accordance with previous FDA guidance, directed (or known) donors must undergo the same evaluation and eligibility determination as anonymous donors. However, gametes or embryos from directed donors who are ineligible may be used, per FDA guidance, if the tissue is properly labeled to indicate potential increased risk, all participating parties are aware of and willing to incur the risk, and physicians are aware of the status of gametes or embryos. Professional organizations recommend recipients be informed and counseled about potential risks before use of the donated tissue (35).
Updated Recommendations For Testing Pregnant Women With Possible Zika Virus Exposure
Pregnant women who had possible exposure to Zika virus who do not reside in an area with active transmission should be evaluated for Zika virus infection and tested in accordance with CDC Updated Interim Guidance (Figure 1). Similarly, pregnant women who reside in an area with active Zika virus transmission should be evaluated and tested in accordance with CDC interim guidance (Figure 2); a decision to implement testing of asymptomatic pregnant women should be made by local health officials based on information about levels of Zika virus transmission and laboratory capacity. A negative immunoglobulin M test result obtained 2–12 weeks after known exposure would suggest that a recent Zika virus infection did not occur and could obviate the need for serial ultrasounds.
Health care providers should assess their patients’ travel histories. In certain circumstances, such as patients with frequent travel (e.g., daily or weekly) to areas of active Zika virus transmission, health care providers should follow CDC’s interim guidance for pregnant women residing in areas with active Zika virus transmission (Figure 2). Health care providers who care for pregnant women who reside along the U.S.-Mexico border should assess their patients’ travel histories, including frequency of cross-border travel, and destinations. Areas of active Zika virus transmission in Mexico not bordering the United States have been reported. There are currently no reports of active Zika virus transmission along the U.S.-Mexico border. However, if active transmission occurs, local health officials should determine when to implement testing of asymptomatic pregnant women based on information about levels of Zika virus transmission and laboratory capacity.
As previously recommended (8), men who travel to or reside in an area with active Zika virus transmission and have a pregnant partner should correctly and consistently use condoms or abstain from sex for the duration of pregnancy. This course is the best way to avoid even a minimal risk for sexual transmission of Zika virus, which could result in adverse fetal effects if contracted during pregnancy. Pregnant women who have had sex without a condom with a male partner with possible Zika virus exposure should be tested for evidence of Zika virus infection if the woman develops at least one sign or symptom of Zika virus disease or if her male partner has had diagnosed Zika virus disease or a clinical illness consistent with Zika virus disease.
Pregnant women who do not reside in areas with active Zika virus transmission who have had possible Zika virus exposure during the 8 weeks before conception (6 weeks before the last menstrual period) can be offered serologic testing within 2–12 weeks of this exposure. As previously recommended, all persons with possible exposure and clinical illness consistent with Zika virus disease should be tested for Zika virus infection.
An additional update to previously published guidance relates to amniocentesis. Consideration of amniocentesis should be individualized for each clinical circumstance; thus, amniocentesis has been removed from the updated testing algorithms (Figure 1) (Figure 2). Similar to evaluation of other congenital infections, amniocentesis may be considered in the evaluation of potential Zika virus infection. It is unknown how sensitive or specific RT-PCR testing of amniotic fluid is for congenital Zika virus infection, whether a positive result is predictive of a subsequent fetal abnormality, and if it is predictive, what proportion of infants born following infection will have abnormalities. The optimal time to perform amniocentesis to diagnose congenital Zika virus infection is not known; Zika virus RNA has been detected in amniotic fluid as early as 4 weeks after maternal symptom onset, and as early as 17 weeks’ gestation (unpublished data). Health care providers should discuss the risks and benefits of amniocentesis with their patients.
The algorithms have also been updated to reflect accumulated data on ultrasonographic findings that might be consistent with Zika virus disease, including microcephaly, intracranial calcifications, and brain and eye abnormalities. This guidance will be updated as additional information becomes available (http://www.cdc.gov/zika/).
Corresponding author: Emily E. Petersen, 770-488-7100, ZikaMCH@cdc.gov.
1Division of Reproductive Health, National Center for Chronic Disease Prevention and Health Promotion, CDC; 2Division of Congenital and Developmental Disorders, National Center on Birth Defects and Developmental Disabilities, CDC; 3Office of the Director, National Center for Emerging and Zoonotic Infectious Diseases (NCEZID), CDC; 4Epidemic Intelligence Service, CDC; 5Office of the Director, National Center for Immunization and Respiratory Diseases (NCIRD), CDC; 6Division of HIV/AIDS Prevention, National Center for HIV/AIDS, Viral Hepatitis, STD, and TB Prevention, CDC; 7Influenza Division, NCIRD, CDC; 8Division of Reproductive Endocrinology & Infertility, Department of Gynecology & Obstetrics, Emory University School of Medicine; 9Division of Environmental Hazards and Health Effects, National Center for Environmental Health, CDC; 10Division of Vector-Borne Diseases, NCEZID, CDC; 11Division of Preparedness and Emerging Infections, NCEZID, CDC; 12Division of Healthcare Quality Promotion, NCEZID, CDC; 13Division of Public Health Information Dissemination, Center for Surveillance, Epidemiology, and Laboratory Services, CDC.
References
- Oduyebo T, Petersen EE, Rasmussen SA, et al. Update: interim guidelines for health care providers caring for pregnant women and women of reproductive age with possible Zika virus exposure—United States, 2016. MMWR Morb Mortal Wkly Rep 2016;65:122–7. CrossRefexternal icon PubMedexternal icon
- Atkinson B, Hearn P, Afrough B, et al. Detection of Zika virus in semen [letter]. Emerg Infect Dis. Published online May 2016. CrossRefexternal icon
- Musso D, Roche C, Robin E, Nhan T, Teissier A, Cao-Lormeau VM. Potential sexual transmission of Zika virus. Emerg Infect Dis 2015;21:359–61. CrossRefexternal icon PubMedexternal icon
- Lanciotti RS, Kosoy OL, Laven JJ, et al. Genetic and serologic properties of Zika virus associated with an epidemic, Yap State, Micronesia, 2007. Emerg Infect Dis 2008;14:1232–9. CrossRefexternal icon PubMedexternal icon
- Mansuy JM, Dutertre M, Mengelle C, et al. Zika virus: high infectious viral load in semen, a new sexually transmitted pathogen? Lancet Infect Dis 2016;16:405. CrossRefexternal icon PubMedexternal icon
- CDC. All countries and territories with active Zika virus transmission. Atlanta, GA: US Department of Health and Human Services, CDC; 2016. http://www.cdc.gov/zika/geo/active-countries.html
- Foy BD, Kobylinski KC, Chilson Foy JL, et al. Probable non-vector-borne transmission of Zika virus, Colorado, USA. Emerg Infect Dis 2011;17:880–2. CrossRefexternal icon PubMedexternal icon
- Oster AM, Brooks JT, Stryker JE, et al. Interim guidelines for prevention of sexual transmission of Zika virus—United States, 2016. MMWR Morb Mortal Wkly Rep 2016;65:120–1. CrossRefexternal icon PubMedexternal icon
- Hills SL, Russell K, Hennessey M, et al. Transmission of Zika virus through sexual contact with travelers to areas of ongoing transmission—continental United States, 2016. MMWR Morb Mortal Wkly Rep 2016;65:215–6. CrossRefexternal icon PubMedexternal icon
- Venturi G, Zammarchi L, Fortuna C, et al. An autochthonous case of Zika due to possible sexual transmission, Florence, Italy, 2014. Euro Surveill 2016;21:30148. CrossRefexternal icon PubMedexternal icon
- Duffy MR, Chen T-H, Hancock WT, et al. Zika virus outbreak on Yap Island, Federated States of Micronesia. N Engl J Med 2009;360:2536–43. CrossRefexternal icon PubMedexternal icon
- Calvet G, Aguiar RS, Melo AS, et al. Detection and sequencing of Zika virus from amniotic fluid of fetuses with microcephaly in Brazil: a case study. Lancet Infect Dis. Published online February 17, 2016. CrossRefexternal icon PubMedexternal icon
- Mlakar J, Korva M, Tul N, et al. Zika virus associated with micrcephaly. N Engl J Med 2016;374:951–8. CrossRefexternal icon PubMedexternal icon
- Martines RB, Bhatnagar J, Keating MK, et al. Notes from the field: evidence of Zika virus infection in brain and placental tissues from two congenitally infected newborns and two fetal losses—Brazil, 2015. MMWR Morb Mortal Wkly Rep 2016;65:159–60. CrossRefexternal icon PubMedexternal icon
- Meaney-Delman D, Hills SL, Williams C, et al. Zika virus infection among US pregnant travelers—August 2015–February 2016. MMWR Morb Mortal Wkly Rep 2016;65:211–4. CrossRefexternal icon PubMedexternal icon
- Brasil P, Pereira JP , Raja Gabaglia C, et al. Zika virus infection in pregnant women in Rio de Janeiro—preliminary report. N Engl J Med. Published online March 4, 2016. CrossRefexternal icon
- Cauchemez M, Dub T, Guillemette-Artur P, et al. Association between Zika virus and microcephaly in French Polynesia, 2013–2015: a retrospective study. Lancet. Published online March 15, 2016. CrossRefexternal icon
- Enders G, Nickerl-Pacher U, Miller E, Cradock-Watson JE. Outcome of confirmed periconceptional maternal rubella. Lancet 1988;1:1445–7. CrossRefexternal icon PubMedexternal icon
- Daiminger A, Bäder U, Enders G. Pre- and periconceptional primary cytomegalovirus infection: risk of vertical transmission and congenital disease. BJOG 2005;112:166–72. CrossRefexternal icon PubMedexternal icon
- Picone O, Vauloup-Fellous C, Cordier AG, et al. A series of 238 cytomegalovirus primary infections during pregnancy: description and outcome. Prenat Diagn 2013;33:751–8. CrossRefexternal icon PubMedexternal icon
- Revello MG, Zavattoni M, Furione M, Lilleri D, Gorini G, Gerna G. Diagnosis and outcome of preconceptional and periconceptional primary human cytomegalovirus infections. J Infect Dis 2002;186:553–7. CrossRefexternal icon PubMedexternal icon
- Nunoue T, Kusuhara K, Hara T. Human fetal infection with parvovirus B19: maternal infection time in gestation, viral persistence and fetal prognosis. Pediatr Infect Dis J 2002;21:1133–6. CrossRefexternal icon PubMedexternal icon
- Rudolph KE, Lessler J, Moloney RM, Kmush B, Cummings DA. Incubation periods of mosquito-borne viral infections: a systematic review. Am J Trop Med Hyg 2014;90:882–91. CrossRefexternal icon PubMedexternal icon
- Fonseca K, Meatherall B, Zarra D, et al. First case of Zika virus infection in a returning Canadian traveler. Am J Trop Med Hyg 2014;91:1035–8. CrossRefexternal icon PubMedexternal icon
- Ioos S, Mallet HP, Leparc Goffart I, Gauthier V, Cardoso T, Herida M. Current Zika virus epidemiology and recent epidemics. Med Mal Infect 2014;44:302–7. CrossRefexternal icon PubMedexternal icon
- Bearcroft WG. Zika virus infection experimentally induced in a human volunteer. Trans R Soc Trop Med Hyg 1956;50:442–8. CrossRefexternal icon PubMedexternal icon
- CDC. Contraception. Atlanta, GA: US Department of Health and Human Services, CDC; 2015. http://www.cdc.gov/reproductivehealth/unintendedpregnancy/contraception.htm
- CDC. Zika virus disease in the United States, 2015–2016. Atlanta, GA: US Department of Health and Human Services, CDC; 2015. http://www.cdc.gov/zika/
- Nasci RS, Wirtz RA, Brogdon WG. Protection against mosquitoes, ticks, and other arthropods. In: CDC health information for international travel, 2016. New York, NY: Oxford University Press; 2015. http://wwwnc.cdc.gov/travel/yellowbook/2016/the-pre-travel-consultation/protection-against-mosquitoes-ticks-other-arthropods
- Banks SD, Murray N, Wilder-Smith A, Logan JG. Insecticide-treated clothes for the control of vector-borne diseases: a review on effectiveness and safety. Med Vet Entomol 2014;28(Suppl 1):14–25. CrossRefexternal icon PubMedexternal icon
- CDC. Updated diagnostic testing for Zika, chikungunya, and dengue viruses in US Public Health Laboratories. Atlanta, GA: US Department of Health and Human Services, CDC; 2016.
- Bujan L, Daudin M, Alvarez M, Massip P, Puel J, Pasquier C. Intermittent human immunodeficiency type 1 virus (HIV-1) shedding in semen and efficiency of sperm processing despite high seminal HIV-1 RNA levels. Fertil Steril 2002;78:1321–3. CrossRefexternal icon PubMedexternal icon
- Pasquier C, Bujan L, Daudin M, et al. Intermittent detection of hepatitis C virus (HCV) in semen from men with human immunodeficiency virus type 1 (HIV-1) and HCV. J Med Virol 2003;69:344–9. CrossRefexternal icon PubMedexternal icon
- Food and Drug Administration. Donor screening recommendations to reduce the risk of transmission of Zika virus by human cells, tissues, and cellular and tissue-based products. Silver Spring, MD: US Department of Health and Human Services, Food and Drug Administration; 2016. http://www.fda.gov/downloads/BiologicsBloodVaccines/GuidanceComplianceRegulatoryInformation/Guidances/Tissue/UCM488582.pdfpdf iconexternal icon
- Practice Committee of American Society for Reproductive MedicinePractice Committee of Society for Assisted Reproductive Technology. Recommendations for gamete and embryo donation: a committee opinion. Fertil Steril 2013;99:47–62e1. CrossRefexternal icon
* Zika virus disease is defined as having at least one of the following signs or symptoms: acute onset of fever, rash, arthralgia, conjunctivitis; and laboratory confirmation of Zika virus infection. Persons who had possible Zika virus exposure and display one or more signs or symptoms consistent with Zika virus disease (acute onset of fever, rash, arthralgia, conjunctivitis) but did not have testing performed should follow recommendations for persons with Zika virus disease.
 BOX. Recommendations for counseling persons in areas of active Zika virus transmission interested in attempting conception
BOX. Recommendations for counseling persons in areas of active Zika virus transmission interested in attempting conception
Assess risk of Zika virus exposure
Environment
-
Air conditioning, window screens in home
-
Work environment
-
Residence in area with high mosquito density
-
Level of Zika virus transmission in the local area
Personal measures to prevent mosquito bites
-
Protective clothing
-
Use of EPA-registered insect repellent
-
Emptying/removing standing water in containers
Personal measures to prevent sexual transmission
-
Willingness to use condoms or abstain from sex throughout pregnancy
Discuss Zika virus infection in pregnancy
-
Signs/symptoms of Zika virus disease
-
Possible adverse consequences of Zika virus infection during pregnancy
-
Unknown duration of epidemic
Explore reproductive life plan
-
Fertility
-
Age
-
Reproductive history
-
Medical history
-
Personal values, preferences
Discuss risks/benefits of pregnancy at this time with woman and her partner
-
If pregnancy not desired now, discuss contraceptive options
 FIGURE 1. Updated interim guidance: testing algorithm*,†,§,¶ for a pregnant woman with possible Zika virus exposure,** not residing in an area with active Zika virus transmission
FIGURE 1. Updated interim guidance: testing algorithm*,†,§,¶ for a pregnant woman with possible Zika virus exposure,** not residing in an area with active Zika virus transmission
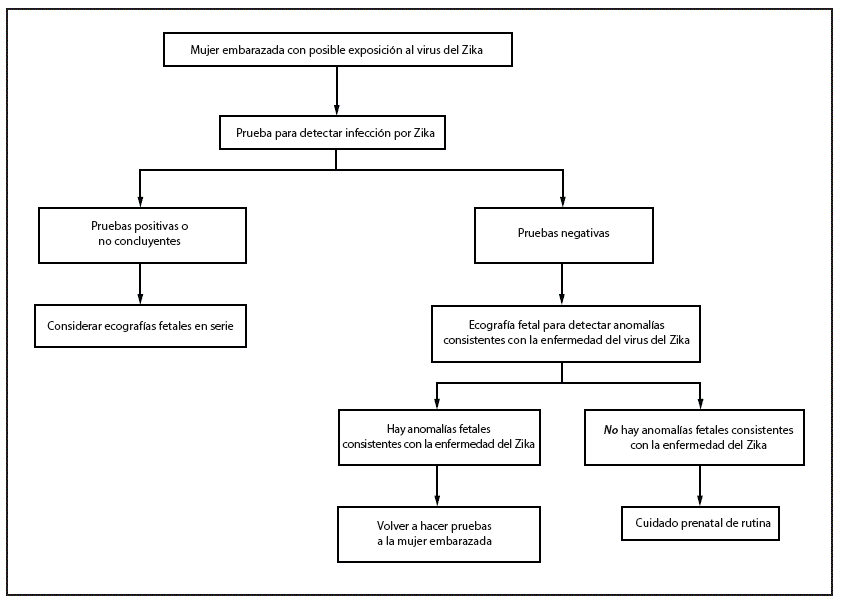
* Testing is recommended for pregnant women with clinical illness consistent with Zika virus disease, including one or more of the following signs or symptoms: acute onset of fever, rash, arthralgia, or conjunctivitis during or within 2 weeks of travel or possible sexual exposure. Testing includes Zika virus reverse transcription-polymerase chain reaction (RT-PCR), and Zika virus immunoglobulin M (IgM) and neutralizing antibodies on serum specimens. More information is available at http://www.aphl.org/Materials/CDCMemo_Zika_Chik_Deng_Testing_011916.pdfpdf iconexternal icon. Because of the overlap of symptoms and areas where other viral illnesses are endemic, evaluate for possible dengue or chikungunya virus infection.
† Testing can be offered to pregnant women without clinical illness consistent with Zika virus disease. If performed, testing should include Zika virus IgM, and if IgM test result is positive or indeterminate, neutralizing antibodies on serum specimens. Testing should be performed 2–12 weeks after travel.
§ Laboratory evidence of maternal Zika virus infection: 1) Zika virus RNA detected by RT-PCR in any clinical specimen; or 2) positive Zika virus IgM with confirmatory neutralizing antibody titers that are =4-fold higher than dengue virus neutralizing antibody titers in serum. Testing is considered inconclusive if Zika virus neutralizing antibody titers are <4-fold higher than dengue virus neutralizing antibody titers.
¶ Fetal abnormalities consistent with Zika virus disease include microcephaly, intracranial calcifications, and brain and eye abnormalities. Fetal ultrasounds might not detect abnormalities until late second or early third trimester of pregnancy.
** Possible exposure to Zika virus includes travel to an area with active Zika virus transmission (http://wwwnc.cdc.gov/travel/notices/), or sex (vaginal intercourse, anal intercourse, or fellatio) without a condom with a man who traveled to, or resided in, an area with active Zika virus transmission. Testing is not currently recommended for pregnant women with possible sexual exposure to Zika virus if both partners are asymptomatic.
 FIGURE 2. Updated interim guidance: testing algorithm*,†,§,¶ for a pregnant women residing in an area with active Zika virus transmission,** with or without clinical illness †† consistent with Zika virus disease
FIGURE 2. Updated interim guidance: testing algorithm*,†,§,¶ for a pregnant women residing in an area with active Zika virus transmission,** with or without clinical illness †† consistent with Zika virus disease
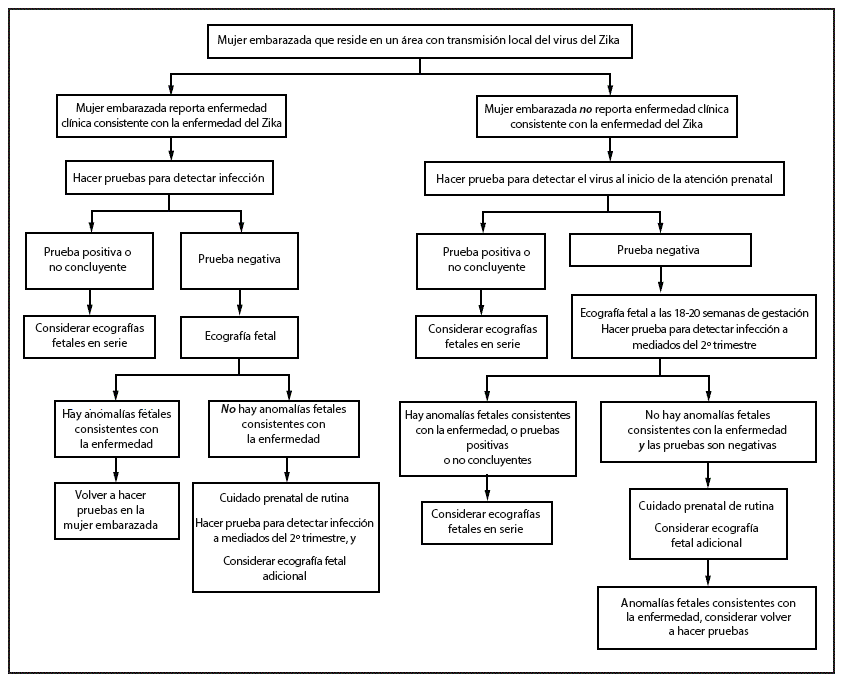
* Tests for pregnant women with clinical illness consistent with Zika virus disease include Zika virus reverse transcription-polymerase chain reaction (RT-PCR), and Zika virus immunoglobulin M (IgM) and neutralizing antibodies on serum specimens. More information is available at http://www.aphl.org/Materials/CDCMemo_Zika_Chik_Deng_Testing_011916.pdfpdf iconexternal icon. Because of the overlap of symptoms and areas where other viral illnesses are endemic, evaluate for possible dengue or chikungunya virus infection. If chikungunya or dengue virus RNA is detected, treat in accordance with existing guidelines. Timely recognition and supportive treatment for dengue virus infections can substantially lower the risk of medical complications and death. Repeat Zika virus testing during pregnancy is warranted if clinical illness consistent with Zika virus disease develops later in pregnancy.
† Testing can be offered to pregnant women without clinical illness consistent with Zika virus disease. If performed, testing should include Zika virus IgM, and if IgM test result is positive or indeterminate, neutralizing antibodies on serum specimens. Results from serologic testing are challenging to interpret in areas where residents have had previous exposure to other flaviviruses (e.g., dengue, yellow fever) because of cross-reactivity with other flaviviruses.
§ Laboratory evidence of maternal Zika virus infection: 1) Zika virus RNA detected by RT-PCR in any clinical specimen; or 2) positive Zika virus IgM with confirmatory neutralizing antibody titers that are =4-fold higher than dengue virus neutralizing antibody titers in serum. Testing would be considered inconclusive if Zika virus neutralizing antibody titers are <4-fold higher than dengue virus neutralizing antibody titer.
¶ Fetal abnormalities consistent with Zika virus disease include microcephaly, intracranial calcifications, and brain and eye abnormalities. Fetal ultrasounds might not detect abnormalities until late second or early third trimester of pregnancy.
** http://wwwnc.cdc.gov/travel/notices/. Local health officials should determine when to implement testing of asymptomatic pregnant women based on information about levels of Zika virus transmission and laboratory capacity.
†† Clinical illness is consistent with Zika virus disease if one or more signs or symptoms (acute onset of fever, rash, arthralgia, or conjunctivitis) are present.
Suggested citation for this article: Petersen EE, Polen KN, Meaney-Delman D, et al. Update: Interim Guidance for Health Care Providers Caring for Women of Reproductive Age with Possible Zika Virus Exposure — United States, 2016. MMWR Morb Mortal Wkly Rep 2016;65:315–322. DOI: http://dx.doi.org/10.15585/mmwr.mm6512e2external icon.
MMWR and Morbidity and Mortality Weekly Report are service marks of the U.S. Department of Health and Human Services.
Use of trade names and commercial sources is for identification only and does not imply endorsement by the U.S. Department of
Health and Human Services.
References to non-CDC sites on the Internet are
provided as a service to MMWR readers and do not constitute or imply
endorsement of these organizations or their programs by CDC or the U.S.
Department of Health and Human Services. CDC is not responsible for the content
of pages found at these sites. URL addresses listed in MMWR were current as of
the date of publication.
All HTML versions of MMWR articles are generated from final proofs through an automated process. This conversion might result in character translation or format errors in the HTML version. Users are referred to the electronic PDF version (https://www.cdc.gov/mmwr) and/or the original MMWR paper copy for printable versions of official text, figures, and tables.
Questions or messages regarding errors in formatting should be addressed to mmwrq@cdc.gov.