Update: Interim Guidelines for Health Care Providers Caring for Pregnant Women and Women of Reproductive Age with Possible Zika Virus Exposure — United States, 2016
Weekly / February 12, 2016 / 65(05);122–127
On February 5, 2016, this report was posted online as an MMWR Early Release.
Please note: Updated guidance has been published. To view the update, please click here.
Titilope Oduyebo, MD1,2; Emily E. Petersen, MD2; Sonja A. Rasmussen, MD3; Paul S. Mead, MD4; Dana Meaney-Delman, MD5; Christina M. Renquist, MPH6; Sascha R. Ellington, MSPH2; Marc Fischer, MD4; J. Erin Staples, MD, PhD4; Ann M. Powers, PhD4; Julie Villanueva, PhD4; Romeo R. Galang, MD1,7; Ada Dieke, DrPH1,2; Jorge L. Muñoz, PhD4; Margaret A. Honein, PhD6; Denise J. Jamieson, MD2 (View author affiliations)
View suggested citationAltmetric:
CDC has updated its interim guidelines for U.S. health care providers caring for pregnant women during a Zika virus outbreak (1). Updated guidelines include a new recommendation to offer serologic testing to asymptomatic pregnant women (women who do not report clinical illness consistent with Zika virus disease) who have traveled to areas with ongoing Zika virus transmission. Testing can be offered 2–12 weeks after pregnant women return from travel. This update also expands guidance to women who reside in areas with ongoing Zika virus transmission, and includes recommendations for screening, testing, and management of pregnant women and recommendations for counseling women of reproductive age (15–44 years). Pregnant women who reside in areas with ongoing Zika virus transmission have an ongoing risk for infection throughout their pregnancy. For pregnant women with clinical illness consistent with Zika virus disease,* testing is recommended during the first week of illness. For asymptomatic pregnant women residing in areas with ongoing Zika virus transmission, testing is recommended at the initiation of prenatal care with follow-up testing mid-second trimester. Local health officials should determine when to implement testing of asymptomatic pregnant women based on information about levels of Zika virus transmission and laboratory capacity. Health care providers should discuss reproductive life plans, including pregnancy intention and timing, with women of reproductive age in the context of the potential risks associated with Zika virus infection.
Zika virus is primarily transmitted by Aedes aegypti mosquitoes, which are found throughout much of the region of the Americas, including parts of the United States (2,3). These mosquitoes can also transmit dengue and chikungunya viruses (4). The Zika virus outbreak continues to spread (http://www.cdc.gov/zika/geo/index.html), with ongoing Zika virus transmission recently reported in U.S. territories. Evidence suggesting an association of Zika virus infection with an increased risk for congenital microcephaly and other abnormalities of the brain and eye (5) prompted the World Health Organization to declare the Zika virus outbreak a Public Health Emergency of International Concern on February 1, 2016 (http://www.who.int/mediacentre/news/statements/2016/1st-emergency-committee-zika/en/external icon).
There is currently no vaccine or medication to prevent Zika virus infection. All travelers to or residents of areas with ongoing Zika virus transmission should be advised to strictly follow steps to avoid mosquito bites because of the potential for exposure to Zika, dengue, and chikungunya viruses (6). Aedes vector mosquitoes bite mostly during daylight hours; thus, protection from mosquito bites is required throughout the day (7). Prevention of mosquito bites includes wearing long-sleeved shirts, pants, permethrin-treated clothing, and using United States Environmental Protection Agency (EPA)-registered insect repellents. Insect repellents containing ingredients such as DEET, picaridin, and IR3535 are safe for use during pregnancy when used in accordance with the product label (6). To prevent human-to-mosquito-to-human transmission, persons infected with Zika, dengue, or chikungunya virus should protect themselves from mosquito exposure during the first week of illness. The number of mosquitoes in and around homes can be reduced by emptying standing water from containers, installing or repairing screens on windows and doors, and using air conditioning if available. Further information on preventing mosquito bites is available online (http://www.cdc.gov/features/stopmosquitoes/).
Antiviral treatment is not currently available for Zika virus disease; treatment is supportive and includes rest, fluids, and analgesic and antipyretic medications. Aspirin and other nonsteroidal anti-inflammatory medications should be avoided until dengue virus infection can be ruled out (8). Dengue virus infection can cause serious complications, including hemorrhage and death, which might be substantially reduced by early recognition and supportive treatment (4,8). Pregnant women with fever should be treated with acetaminophen (9).
Updated Recommendations for Testing Pregnant Women with a History of Travel to Areas with Ongoing Zika Virus Transmission
Recommendations for Zika virus testing of pregnant women who have a clinical illness consistent with Zika virus disease during or within 2 weeks of travel to areas with ongoing Zika virus transmission are unchanged from CDC recommendations released January 19, 2016 (1). Zika virus testing of maternal serum includes reverse transcription-polymerase chain reaction (RT-PCR) testing for symptomatic patients with onset of symptoms during the previous week; immunoglobulin M (IgM) and plaque-reduction neutralizing antibody testing should be performed on specimens collected ≥4 days after onset of symptoms (Figure 1) (1,10).
Serologic testing for Zika virus can be offered to asymptomatic pregnant women who traveled to an area with ongoing Zika virus transmission (Figure 1); however, interpretation of results is complex. Because of cross-reactivity among related flaviviruses, such as dengue, yellow fever, and West Nile viruses, a positive IgM result can be difficult to interpret. Plaque-reduction neutralization testing (PRNT) can be performed to measure virus-specific neutralizing antibodies to Zika virus and other flaviviruses. The levels of neutralizing antibodies can then be compared between flaviviruses, but these tests might also be difficult to interpret in persons who were previously infected with or vaccinated against flaviviruses. However, a negative IgM result obtained 2–12 weeks after travel would suggest that a recent infection did not occur and could obviate the need for serial ultrasounds. Based on experience with other flaviviruses, IgM antibodies will be expected to be present at least 2 weeks after virus exposure and persist for up to 12 weeks (11–14). Information about the performance of serologic testing of asymptomatic persons is limited; a negative serologic test result obtained 2–12 weeks after travel cannot definitively rule out Zika virus infection. Given these challenges in interpreting serologic test results, health care providers should contact their state, local, or territorial health department for assistance with arranging testing and interpreting results. CDC is working with health departments and other organizations to rapidly increase the availability of testing for Zika virus.
Guidelines for Pregnant Women Residing in Areas with Ongoing Zika Virus Transmission
Pregnant women who reside in areas with ongoing Zika virus transmission should be evaluated for symptoms of Zika virus disease. For women who report clinical illness consistent with Zika virus disease, testing by RT-PCR should be performed on serum collected within 7 days of symptom onset. Because viremia decreases over time, a negative RT-PCR result from serum collected 5–7 days after symptom onset does not exclude Zika virus infection, and serologic testing should be performed. (http://www.aphl.org/Materials/CDCMemo_Zika_Chik_Deng_Testing_011916.pdfpdf iconexternal icon).
A false positive IgM result is more likely among women residing in areas with ongoing Zika virus transmission than among travelers because of a higher likelihood of previous exposure to a related flavivirus. Pregnant women who do not report clinical illness consistent with Zika virus disease can be offered IgM testing upon initiation of prenatal care; among women with negative IgM results, repeat testing can be considered in the mid-second trimester because of the ongoing risk for Zika virus exposure and infection throughout pregnancy (Figure 2).
Pregnant women with negative Zika virus IgM testing should receive routine prenatal care, including an assessment of pregnancy dating and an ultrasound at 18–20 weeks of gestation to assess fetal anatomy (15). The ultrasound should include careful evaluation of the fetus for brain anomalies, including microcephaly and intracranial calcifications. Because fetal microcephaly is most easily detected in the late second and early third trimesters of pregnancy (16), and because of ongoing potential exposure to Zika virus, health care providers might consider an additional fetal ultrasound later in pregnancy.
Findings of fetal microcephaly or intracranial calcifications on prenatal ultrasound should prompt health care providers to repeat maternal IgM testing and consider amniocentesis, depending on gestational age. Zika virus testing can be performed on amniotic fluid using RT-PCR to inform clinical management (5). Based on experience with other congenital infections and a small number of prenatally-diagnosed fetal Zika virus infections (5,17), amniocentesis can be used to diagnose intrauterine infections (18). However, the performance of RT-PCR testing of amniotic fluid for Zika virus infection has not been evaluated. Furthermore, the risk for microcephaly or other anomalies when Zika virus RNA is detected in amniotic fluid is not known.
Serial fetal ultrasounds should be considered to monitor fetal anatomy and growth every 3–4 weeks in pregnant women with positive or inconclusive Zika virus test results, and referral to a maternal-fetal medicine specialist is recommended. Testing is recommended at the time of delivery, including histopathologic examination of the placenta and umbilical cord, testing of frozen placental tissue and cord tissue for Zika virus RNA, and testing of cord serum (1,19). Guidelines for infants whose mothers have possible Zika virus infection are available (19). If a pregnant woman with Zika virus disease experiences a fetal loss, Zika virus RT-PCR and immunohistochemical staining should be performed on fetal tissues, including umbilical cord and placenta (1).
Sexual transmission of Zika virus can occur, although there is limited data about the risk (20). The risk for sexual transmission of Zika virus can be eliminated by abstinence and reduced by correct and consistent use of condoms (21). Given the potential risks of maternal Zika virus infection, pregnant women whose male partners have or are at risk for Zika virus infection should consider using condoms or abstaining from sexual intercourse (21). Additional studies are needed to characterize the risk for sexual transmission of Zika virus; recommendations will be updated as more information becomes available.
Special Considerations for Women of Reproductive Age Residing in Areas of Ongoing Zika Virus Transmission
CDC recommends that health care providers discuss pregnancy intention and reproductive options with women of reproductive age. Decisions regarding the timing of pregnancies are personal and complex; reproductive life plans can assist in making these decisions (22). Patient age, fertility, reproductive and medical history, as well as the values and preferences of the woman and her partner should be considered during discussions regarding pregnancy intentions and timing. In the context of the ongoing Zika virus transmission, preconception care should include a discussion of the signs and symptoms and the potential risks associated with Zika virus infection.
Health care providers should discuss strategies to prevent unintended pregnancy with women who do not want to become pregnant; these strategies should include counseling on family planning and use of contraceptive methods. Safety, effectiveness, availability, and acceptability should be considered when selecting a contraceptive method (23). Approximately half of U.S. pregnancies each year are unintended (24); patients should be counseled to use the most effective contraceptive method that can be used correctly and consistently. For women desiring highly effective contraception, long acting reversible contraception, including contraceptive implants and intrauterine devices, might be the best choice (http://www.cdc.gov/reproductivehealth/UnintendedPregnancy/PDF/Contraceptive_methods_508.pdfpdf icon). When choosing a contraceptive method, the risk for sexually transmitted infections should also be considered; correct and consistent use of condoms reduces the risk for sexually transmitted infections.
Strategies to prevent mosquito bites should be emphasized for women living in areas with ongoing Zika virus transmission who want to become pregnant. These strategies, including wearing pants and long-sleeved shirts, using FDA-approved insect repellents, ensuring that windows and doors have screens, and staying inside air conditioned spaces when possible, can reduce the risk for Zika virus infection and other vector-borne diseases. During preconception counseling visits, the potential risks of Zika virus infection acquired during pregnancy should be discussed.
Women of reproductive age with current or previous laboratory-confirmed Zika virus infection should be counseled that there is no evidence that prior Zika virus infection poses a risk for birth defects in future pregnancies (7). This is because the viremia is expected to last approximately 1 week in patients with clinical illness (2,25). There is no current evidence to suggest that a fetus conceived after maternal viremia has resolved would be at risk for fetal infection (7).
Corresponding author: Denise Jamieson, eocbirthdef@cdc.gov, 770-488-6377.
1Epidemic Intelligence Service, CDC; 2Division of Reproductive Health, National Center for Chronic Disease Prevention and Health Promotion, CDC; 3Division of Public Health Information Dissemination, Center for Surveillance, Epidemiology, and Laboratory Services, CDC; 4Arboviral Diseases Branch, National Center for Emerging and Zoonotic Infectious Diseases, CDC; 5Office of the Director, National Center for Emerging and Zoonotic Infectious Diseases, CDC; 6Division of Birth Defects and Developmental Disabilities, National Center on Birth Defects and Developmental Disabilities, CDC; 7Division of HIV/AIDS Prevention, National Center for HIV/AIDS, Viral Hepatitis, STD, and Tuberculosis Prevention, CDC.
References
- Petersen EE, Staples JE, Meaney-Delman D, et al. Interim guidelines for pregnant women during a Zika virus outbreak—United States, 2016. MMWR Morb Mortal Wkly Rep 2016;65:30–3. CrossRefexternal icon PubMedexternal icon
- Hayes EB. Zika virus outside Africa. Emerg Infect Dis 2009;15:1347–50. CrossRefexternal icon PubMedexternal icon
- CDC. Chikungunya virus. Atlanta, GA: US Department of Health and Human Services, CDC; 2015. http://www.cdc.gov/chikungunya/hc/clinicalevaluation.html.
- World Health Organization. Dengue: guidelines for diagnosis, treatment, prevention and control. Geneva, Switzerland: World Health Organization; 2009. http://apps.who.int/iris/bitstream/10665/44188/1/9789241547871_eng.pdfpdf iconexternal icon.
- Oliveira Melo AS, Malinger G, Ximenes R, Szejnfeld PO, Alves Sampaio S, Bispo de Filippis AM. Zika virus intrauterine infection causes fetal brain abnormality and microcephaly: tip of the iceberg? Ultrasound Obstet Gynecol 2016;47:6–7. CrossRefexternal icon PubMedexternal icon
- CDC. West Nile virus: insect repellent use & safety. Atlanta, GA: US Department of Health and Human Services, CDC; 2015. http://www.cdc.gov/westnile/faq/repellent.html.
- CDC. Zika virus. Atlanta, GA: US Department of Health and Human Services, CDC; 2015. http://www.cdc.gov/zika/index.html.
- CDC. Dengue virus. Atlanta, GA: US Department of Health and Human Services, CDC; 2009. http://www.cdc.gov/Dengue/.
- Rasmussen SA, Kissin DM, Yeung LF, et al. ; Pandemic Influenza and Pregnancy Working Group. Preparing for influenza after 2009 H1N1: special considerations for pregnant women and newborns. Am J Obstet Gynecol 2011;204(Suppl 1):S13–20. CrossRefexternal icon PubMedexternal icon
- Division of Vector-Borne Diseases. Arboviral Diseases and Dengue Branches. Updated diagnostic testing for Zika, chikungunya, and dengue viruses in US Public Health Laboratories. Atlanta, GA: US Department of Health and Human Services, CDC; 2016. http://www.aphl.org/Materials/CDCMemo_Zika_Chik_Deng_Testing_011916.pdfpdf iconexternal icon.
- Babaliche P, Doshi D. Catching dengue early: clinical features and laboratory markers of dengue virus infection. J Assoc Physicians India 2015;63:38–41. PubMedexternal icon
- Wahala WMPB, de Silva AM. The human antibody response to dengue virus infection. Viruses 2011;3:2374–95. CrossRefexternal icon PubMedexternal icon
- Gibney KB, Edupuganti S, Panella AJ, et al. Detection of anti-yellow fever virus immunoglobulin m antibodies at 3–4 years following yellow fever vaccination. Am J Trop Med Hyg 2012;87:1112–5. CrossRefexternal icon PubMedexternal icon
- Roehrig JT, Nash D, Maldin B, et al. Persistence of virus-reactive serum immunoglobulin m antibody in confirmed west nile virus encephalitis cases. Emerg Infect Dis 2003;9:376–9. CrossRefexternal icon PubMedexternal icon
- American Academy of Pediatrics/American College of Obstetricians and Gynecologists. Guidelines for perinatal care. 7th ed. Elk Grove Village, IL: American Academy of Pediatrics/American College of Obstetricians and Gynecologists; 2012.
- Bromley B, Benacerraf BR. Difficulties in the prenatal diagnosis of microcephaly. J Ultrasound Med 1995;14:303–6. PubMedexternal icon
- American College of Obstetricians and Gynecologists. Practice bulletin no. 151: Cytomegalovirus, parvovirus B19, varicella zoster, and toxoplasmosis in pregnancy. Obstet Gynecol 2015;125:1510–25. CrossRefexternal icon PubMedexternal icon
- Picone O, Costa JM, Leruez-Ville M, Ernault P, Olivi M, Ville Y. Cytomegalovirus (CMV) glycoprotein B genotype and CMV DNA load in the amniotic fluid of infected fetuses. Prenat Diagn 2004;24:1001–6. CrossRefexternal icon PubMedexternal icon
- Staples JE, Dziuban EJ, Fischer M, et al. Interim guidelines for the evaluation and testing of infants with possible congenital Zika virus infection—United States, 2016. MMWR Morb Mortal Wkly Rep 2016;65:63–7. CrossRefexternal icon PubMedexternal icon
- Foy BD, Kobylinski KC, Foy JLC, et al. Probable non-vector-borne transmission of Zika virus, Colorado, USA. Emerg Infect Dis 2011;17:880–2. CrossRefexternal icon PubMedexternal icon
- Oster AM, Brooks JT, Stryker JE, et al. Interim guidelines for prevention of sexual transmission of Zika virus—United States, 2016. MMWR Morb Mortal Wkly Rep 2015;65(5).
- CDC. Reproductive life plan tool for health professionals. Atlanta, GA: US Department of Health and Human Services, CDC; 2014. http://www.cdc.gov/preconception/rlptool.html.
- Division of Reproductive Health. National Center for Chronic Disease Prevention. U.S. Selected Practice Recommendations for Contraceptive Use, 2013: adapted from the World Health Organization selected practice recommendations for contraceptive use, 2nd edition. MMWR Recomm Rep 2013;62(RR-05).
- Finer LB, Zolna MR. Shifts in intended and unintended pregnancies in the United States, 2001–2008. Am J Public Health 2014;104(Suppl 1):S43–8. CrossRefexternal icon PubMedexternal icon
- Lanciotti RS, Kosoy OL, Laven JJ, et al. Genetic and serologic properties of Zika virus associated with an epidemic, Yap State, Micronesia, 2007. Emerg Infect Dis 2008;14:1232–9. CrossRefexternal icon PubMedexternal icon
* Clinical illness consistent with Zika virus disease is defined as two or more of the following signs or symptoms: acute onset of fever, maculopapular rash, arthralgia, or conjunctivitis.
 FIGURE 1. Updated Interim guidance: testing algorithm*,†,§,¶,** for a pregnant woman with history of travel to an area with ongoing Zika virus transmission
FIGURE 1. Updated Interim guidance: testing algorithm*,†,§,¶,** for a pregnant woman with history of travel to an area with ongoing Zika virus transmission
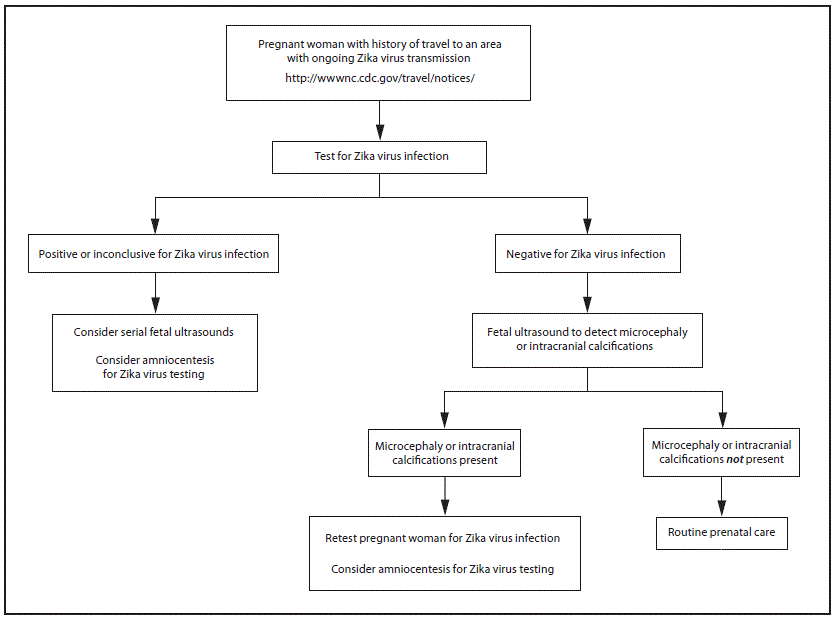
* Testing is recommended for pregnant women with clinical illness consistent with Zika virus disease, which includes two or more of the following signs or symptoms: acute onset of fever, maculopapular rash, arthralgia, or conjunctivitis during or within 2 weeks of travel. Testing includes Zika virus reverse transcription-polymerase chain reaction (RT-PCR), and Zika virus immunoglobulin M (IgM) and neutralizing antibodies on serum specimens (http://www.aphl.org/Materials/CDCMemo_Zika_Chik_Deng_Testing_011916.pdfpdf iconexternal icon). Because of the overlap of symptoms and areas where other viral illnesses are endemic, evaluation for dengue or chikungunya virus infection is also recommended.
† Testing can be offered to pregnant women without clinical illness consistent with Zika virus disease. If performed, testing should include Zika virus IgM, and if IgM test result is positive or indeterminate, neutralizing antibodies on serum specimens. Testing should be performed 2–12 weeks after travel.
§ Laboratory evidence of maternal Zika virus infection: 1) Zika virus RNA detected by RT-PCR in any clinical specimen; or 2) positive Zika virus IgM with confirmatory neutralizing antibody titers that are =4-fold higher than dengue virus neutralizing antibody titers in serum. Testing is considered inconclusive if Zika virus neutralizing antibody titers are <4-fold higher than dengue virus neutralizing antibody titers.
¶ Fetal ultrasounds might not detect microcephaly or intracranial calcifications until the late second or early third trimester of pregnancy.
** Amniocentesis is not recommended until after 15 weeks of gestation. Amniotic fluid should be tested for Zika virus RNA by RT-PCR. The sensitivity and specificity of RT-PCR testing on amniotic fluid are not known.
 FIGURE 2. Interim guidance: testing algorithm*,†,§,¶,** for a pregnant woman residing in an area with ongoing Zika virus transmission,†† with or without clinical illness consistent with Zika virus disease§§
FIGURE 2. Interim guidance: testing algorithm*,†,§,¶,** for a pregnant woman residing in an area with ongoing Zika virus transmission,†† with or without clinical illness consistent with Zika virus disease§§
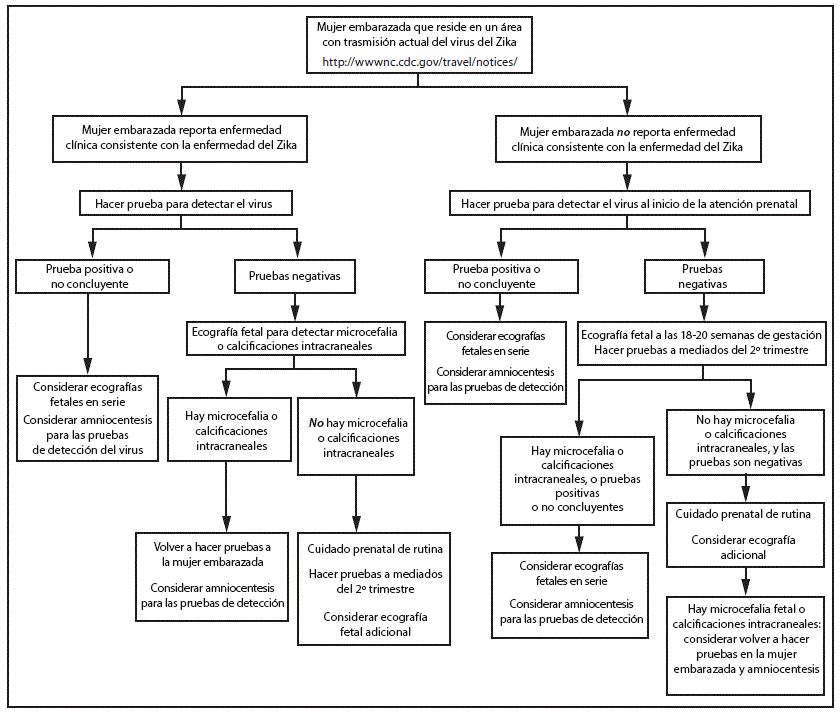
* Tests for pregnant women with clinical illness consistent with Zika virus disease include Zika virus reverse transcription-polymerase chain reaction (RT-PCR), and Zika virus immunoglobulin M (IgM) and neutralizing antibodies on serum specimens (http://www.aphl.org/Materials/CDCMemo_Zika_Chik_Deng_Testing_011916.pdfpdf iconexternal icon). Because of the overlap of symptoms and areas where other viral illnesses are endemic, evaluation for dengue or chikungunya virus infection is also recommended. If chikungunya or dengue virus RNA is detected, treat in accordance with existing guidelines. Timely recognition and supportive treatment for dengue virus infections can substantially lower the risk of medical complications and death. Repeat Zika virus testing during pregnancy is warranted if clinical illness consistent with Zika virus disease develops later in pregnancy.
† Testing can be offered to pregnant women without clinical illness consistent with Zika virus disease. If performed, testing should include Zika virus IgM, and if IgM test result is positive or indeterminate, neutralizing antibodies on serum specimens. Results from serologic testing are challenging to interpret in areas where residents have had previous exposure to other flaviviruses (e.g., dengue, yellow fever).
§ Laboratory evidence of maternal Zika virus infection: 1) Zika virus RNA detected by RT-PCR in any clinical specimen; or 2) positive Zika virus IgM with confirmatory neutralizing antibody titers that are =4-fold higher than dengue virus neutralizing antibody titers in serum. Testing is considered inconclusive if Zika virus neutralizing antibody titers are <4-fold higher than dengue virus neutralizing antibody titer.
¶ Amniocentesis is not recommended until after 15 weeks gestation. Amniotic fluid should be tested for Zika virus RNA by RT-PCR. The sensitivity and specificity of RT-PCR testing on amniotic fluid are not known.
** Fetal ultrasounds might not detect microcephaly or intracranial calcifications until the late second or early third trimester of pregnancy.
†† Local health officials should determine when to implement testing of asymptomatic pregnant women based on information about levels of Zika virus transmission and laboratory capacity.
§§ Clinical illness consistent with Zika virus disease is defined as two or more of the following signs or symptoms: acute onset of fever, maculopapular rash, arthralgia, or conjunctivitis.
Suggested citation for this article: Oduyebo T, Petersen EE, Rasmussen SA, et al. Update: Interim Guidelines for Health Care Providers Caring for Pregnant Women and Women of Reproductive Age with Possible Zika Virus Exposure — United States, 2016. MMWR Morb Mortal Wkly Rep 2016;65:122–127. DOI: http://dx.doi.org/10.15585/mmwr.mm6505e2external icon.
MMWR and Morbidity and Mortality Weekly Report are service marks of the U.S. Department of Health and Human Services.
Use of trade names and commercial sources is for identification only and does not imply endorsement by the U.S. Department of
Health and Human Services.
References to non-CDC sites on the Internet are
provided as a service to MMWR readers and do not constitute or imply
endorsement of these organizations or their programs by CDC or the U.S.
Department of Health and Human Services. CDC is not responsible for the content
of pages found at these sites. URL addresses listed in MMWR were current as of
the date of publication.
All HTML versions of MMWR articles are generated from final proofs through an automated process. This conversion might result in character translation or format errors in the HTML version. Users are referred to the electronic PDF version (https://www.cdc.gov/mmwr) and/or the original MMWR paper copy for printable versions of official text, figures, and tables.
Questions or messages regarding errors in formatting should be addressed to mmwrq@cdc.gov.